虚血性心疾患の違いを理解することは、臨床でも大切なことです。
国家試験の問題を解くにあたって、必要な最低限の知識を身につけましょう。
虚血性心疾患はざっくり2種類
虚血性心疾患は2種類あります。
違いをしっかり押させておきましょう。
狭心症
冠動脈の狭窄により、一時的な心筋への酸素供給が低下し、心筋虚血が生じ、胸部圧迫感や胸痛が出現する疾患。
心筋梗塞
冠動脈の閉塞により、心筋に血液の供給が行われなくなり、心筋の一部に壊死が生じる疾患。
心電図の成り立ち
そもそも、心電図はなぜあの特徴的な図になるのかをおさらいしましょう。
心室筋細胞の電気状態の変化
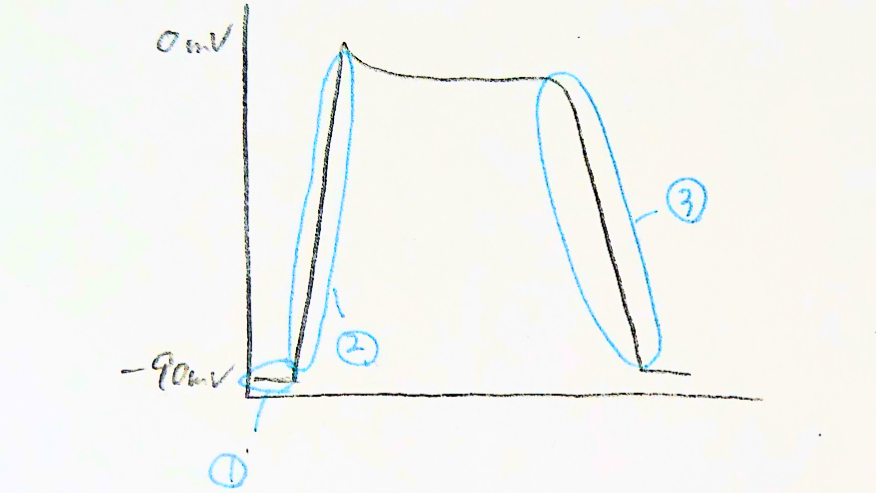
- 心室筋細胞が静止しているとき(分極)
- 心室筋細胞が興奮=収縮しているとき(脱分極)
- 心室筋細胞が安静時に戻ろうとする(再分極)
QRS-Tの成り立ち
上図の心室筋細胞の電気状態の変化は心臓中で起こっていて、心内膜側の心室筋細胞への活動電位が心外膜側への活動電位より短いので、波形を合成するとよく見る心電図が出来上がります。
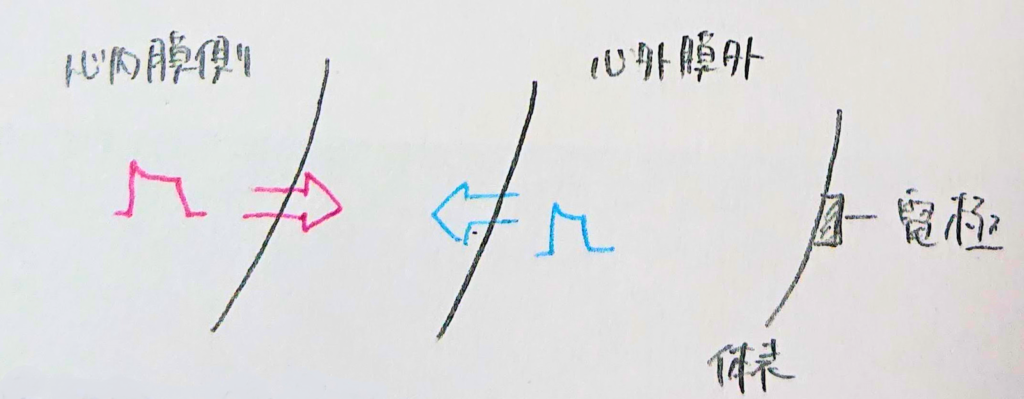
心内膜から見たときの電位は(+)、心外膜から見たときの電位は(ー)になります。
なぜ心外膜から見たときはマイナスになるのかについてですが、電気は360度に広がりますが、心外膜の端っこは体表にある電極の方向にいく電気の数が違うので、電極からみると電極から遠ざかる電気がたくさんあるためです。

QRS波は心室の脱分極、T波は心室の再分極を表す、ということになります。
ST変化について
では、虚血性心疾患において重要なST変化について確認していきましょう。
狭心症について
冠動脈の狭窄により、一時的な心筋の酸素供給が低下し、心筋虚血が生じ、胸部圧迫感や胸痛が出現する疾患。
労作性狭心症
動脈硬化などの器質的狭窄があり、運動や緊張により血液量が増加した場合や、寒冷により血管が収縮することで一過性に心筋が虚血状態になる疾患。
心電図変化
虚血による影響は心内膜側から起こる為、心内膜側の電位が低下します。よって、発作時にSTが低下します。労作による発作時に変化するので、マスター心電図検査で陽性になるかどうかを確認します。
異形狭心症
器質的な狭窄はなく、明け方や早朝(3~5時)など、安静時に冠動脈がけいれんし血液が減少、またはごく短時間の血液の途絶状態によって生じる強い心筋虚血。
心電図変化
けいれんにより冠動脈が閉塞され、心外膜側まで影響が生じ、心外膜側の電位が低下します。よって、発作時にSTが上昇します。安静時に発作的に発生するため、ホルター心電図検査で陽性になるかどうかを確認します。
心筋梗塞について
冠動脈の閉塞により、心筋に血液の供給が行われなくなり、心筋の一部に壊死が生じる疾患。
心筋梗塞における特徴的な所見
異常Q波
心筋の壊死を反映。R波の1/4以上の深さ、または0.04s以上の幅がある。
心筋が壊死したことにより、電極に向かってくる電位がなくなり、反対側の心筋の遠ざかる電気が見えるようになったため、下向きのQ波が大きくなったもの。
冠性T波
左右対称の陰性T波。
ST上昇
冠動脈の閉塞により心外膜側まで影響が生じるため、心外膜側の電位が下がるため。
心筋梗塞の時間的変化
閉塞部位と心電図変化
右冠動脈
下壁、右室、刺激電動系を栄養している血管。
下壁梗塞が起こりやすく、Ⅱ、Ⅲ、aVFの心電図変化が見られやすい。
刺激伝導系まで影響が及ぶこともあり、洞結節枝が閉塞すると洞機能不全に、房室結節枝が閉塞すると房室ブロックに繋がる。
右室を栄養している血管でもあるため、梗塞の進行を確認するために、右側誘導V3R,V4Rの心電図波形も記録することがあります。
左前下行枝
前壁を栄養している血管。
前壁梗塞が起こりやすく、V1~V4の心電図変化が見られやすい。
V1、V2は前壁中隔での梗塞、V3、V4は広範囲前壁での梗塞が予想される。
血管が太いため、前壁の広範囲で梗塞を起こす可能性があるため、前壁のどのあたりで梗塞が広がっているのかを心電図変化で見極めなければならない。
左回旋枝
側壁~後壁を栄養している血管。
側壁梗塞が起こりやすく、Ⅰ、aVL、V5、V6の心電図変化が見られやすい。
後壁でのST上昇、異常Q波の出現があると、前壁で逆の心電図変化(ST低下、R波増高)が見られることがあり、ミラーイメージと呼ばれる。
